Лечение грыжи поясничного отдела позвоночника: эффективные методы и подходы
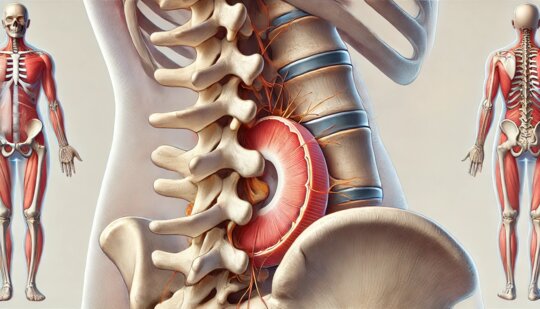
Поясничный отдел позвоночника – самое частое место локализации межпозвонковых грыж. В Клинике Бобыря для борьбы с этим заболеванием применяются все доступные безоперационные методики. Мы используем запатентованный авторский метод – дефанотерапию.
- Мы 35 лет успешно лечим межпозвонковые грыжи
- Методика дефанотерапии позволяет за 1-2 сеанса избавиться от боли
- Клиника Бобыря имеет все необходимое для диагностики заболеваний позвоночника
Грыжа поясничного отдела позвоночника — это распространённое заболевание, при котором повреждённый межпозвоночный диск сдавливает нервные корешки. Это вызывает боль, ограничение подвижности и другие неприятные симптомы. Своевременное лечение помогает избежать осложнений и вернуть активность.
Что такое грыжа поясничного отдела позвоночника?
Грыжа поясничного отдела возникает из-за дегенеративных изменений в межпозвоночных дисках. Чаще всего она поражает нижние позвонки, включая пояснично-крестцовый отдел.
Основные причины:
- травмы позвоночника;
- избыточные физические нагрузки;
- малоподвижный образ жизни;
- остеохондроз и возрастные изменения дисков;
- нарушение осанки и избыточный вес.
Грыжа поясничного отдела позвоночника: симптомы и лечение
Симптомы зависят от степени сдавливания нервных корешков. Наиболее характерные проявления:
- острая или ноющая боль в пояснице, усиливающаяся при движении;
- иррадиация боли в ягодицы, бедро или ногу;
- слабость и онемение в нижних конечностях;
- ограничение подвижности;
- в тяжёлых случаях — нарушения работы мочеполовой системы.
Острая грыжа поясничного отдела:
При обострении боль становится резкой, может сопровождаться спазмами мышц спины и значительным ограничением движений. Лечение направлено на снятие воспаления и боли.
Лечение грыжи поясничного отдела позвоночника
Консервативное лечение:
- Медикаментозная терапия:
- обезболивающие и противовоспалительные препараты;
- миорелаксанты для снятия мышечных спазмов;
- хондропротекторы для укрепления хрящевой ткани.
- Физиотерапия:
- магнитотерапия, электрофорез, лазеротерапия для снятия воспаления и ускорения регенерации тканей.
- Лечебная физкультура:
- индивидуально подобранные упражнения для укрепления мышечного корсета и разгрузки позвоночника.
- Массаж и мануальная терапия:
- расслабление мышц, улучшение кровообращения и снятие напряжения в поясничном отделе.
- Иглорефлексотерапия и остеопатия:
- дополнительные методы для улучшения общего состояния и ускорения выздоровления.
Лечение грыжи без операции
Большинство случаев грыжи поясничного отдела позвоночника успешно лечится консервативно. Операция требуется только при выраженном сдавлении нервных структур или отсутствии эффекта от других методов.
Особенности лечения грыжи поясничного отдела у женщин
У женщин симптомы грыжи поясничного отдела могут усиливаться из-за гормональных изменений, беременности или специфики анатомии. Лечение проводится с учётом этих факторов, включая щадящие методы физиотерапии и специальные комплексы упражнений.
Лечение межпозвонковой грыжи поясничного отдела
Межпозвонковая грыжа требует комплексного подхода. Главная цель — снять боль, улучшить кровообращение и укрепить мышцы спины. Регулярные занятия ЛФК, массаж и соблюдение рекомендаций врача позволяют остановить прогрессирование болезни.
Профилактика грыжи поясничного отдела
Чтобы снизить риск появления грыжи, важно:
- поддерживать правильную осанку;
- избегать подъёма тяжестей;
- заниматься спортом, укрепляя мышцы спины;
- следить за весом и избегать длительного нахождения в одной позе.
Заключение
Грыжа поясничного отдела позвоночника — это заболевание, которое можно успешно лечить при своевременном обращении к врачу. Современные методы терапии позволяют устранить боль, восстановить подвижность и избежать операции.
Позаботьтесь о своём здоровье уже сегодня — начните лечение грыжи поясничного отдела позвоночника и верните радость движения!
















